Como el virus del SARS-CoV-2 no se ha erradicado, su control y dinámicas generan cada vez nuevos elementos y razones para tener en cuenta, en este caso tres relacionados con los menores de edad:
Los menores y la exposición al virus
Mucha, pero mucha publicidad y desinformación ha suscitado el proceso de vacunación contra Covid-19 en niños y niñas de 3 a 11 años, en el marco del Plan Nacional de Vacunación en Colombia. Los menores de edad no han sido las personas más afectadas por enfermedad, ya sea enfermedad moderada, severa o complicaciones de Covid-19; sin embargo, lo cierto es que un porcentaje no despreciable se enferman y fallecen a causa de esta. En las ultimas semanas, dado muy probablemente a los altos porcentajes de vacunación contra Covid-19 en algunos países y la apertura de sistema educativo, han incrementado los casos de infección por SARS-CoV-2 en menores, llegando a ser hasta cerca de un 25% de los nuevos casos reportados.
En nuestro contexto cultural, debido a la forma de socialización de la familia colombiana, la interacción de niños con adultos mayores es contante. Los infantes pueden estar a cargo o son cuidados por familiares quienes son más susceptibles a complicaciones ya sea por edad o por presencia de enfermedades asociados. Los adultos mayores también representan un riesgo a pesar de estar vacunados, dado el envejecimiento del sistema inmune, por lo cual la respuesta a las vacunas no podría ser la esperada o pueden presentar disminución de la inmunidad en el tiempo, razón por la cual están siendo llamados para la aplicación de una dosis de refuerzo de la vacuna.
El Covid y el componente genético
Del componente genético humano asociado a la enfermedad sabemos poco. Grandes estudios con la colaboración de muchos grupos de investigación y hospitales alrededor del mundo han ayudado a entender la relación entre algunos genes con la susceptibilidad a la infección o la presencia de complicaciones de esta. Con la secuenciación del genoma humano de personas infectadas con distintos niveles de la enfermedad se ha demostrado que algunos genes de factores solubles producidos por a inmunidad (innata) inicial contra las infecciones virales, pueden tener alteraciones que llevan al no buen control inicial de la infección por SARS-CoV-2. De forma interesante, estos hallazgos se hicieron en personas que previamente no habían demostrado alguna alteración de la inmunidad. En contraste, algunas personas con Covid-19 severo presentan activación de genes asociados a factores inflamatorios que pueden llevar a las complicaciones pulmonares de la enfermedad. Infortunadamente, no podemos predecir quienes estaría vinculados particularmente a algunos de estos tipos de enfermedad.
La vacuna escogida
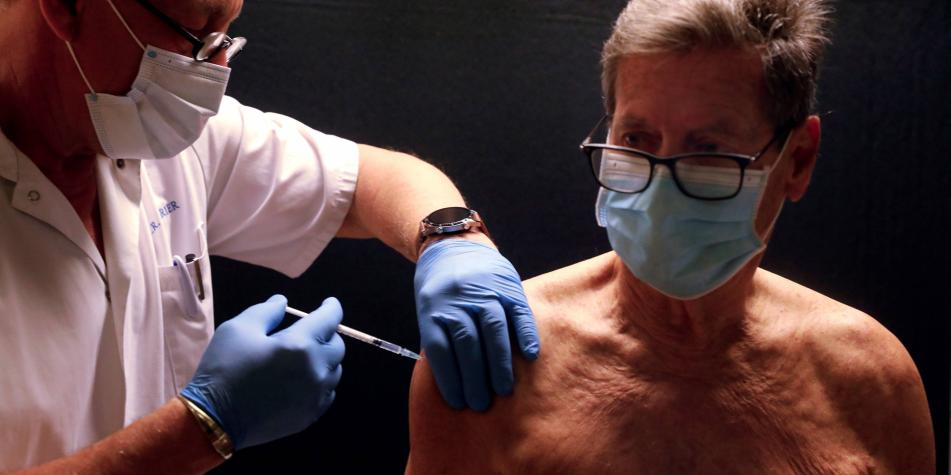
En Colombia es la vacuna de virus inactivado o muerto de Sinovac: CoronaVac. Este tipo de vacunas, su producción y su acompañante son usados ya hace décadas para inmunización humana, como el caso de las vacunas contra hepatitis A, poliomielitis y contra el virus de la influenza que son producidas con esta tecnología. En estudios en varios países esta vacuna ha demostrado un alto perfil de seguridad en niños, presentándose en la mayoría de casos efectos adversos leves. Ya distintos países de Asia y América latina aplican esta vacuna a menores de edad. Aunque todavía no se tienen los resultados del estudio de la eficacia de la vacuna en niños, estos están en proceso, pero millones de adultos han sido vacunados alrededor del mundo demostrando sus bondades. Aunque la inmunidad en niños puede diferir por algunas características de los adultos, no se espera el resultado de la vacunación sea muy diferente. Ya se sabe que en esta población la vacuna induce anticuerpos y células especificas contra el virus que son parte de la respuesta inmune.
Por
último, queda por decir que la pandemia ha sido todo un reto en la toma de
decisiones de salud pública, algunas de ellas a contratiempo y con base en la
evidencia existente con el fin de cortarle el paso a la diseminación del virus.
John M. González MD, PhD
Profesor Titular - Facultad de Medicina
Universidad de los Andes
© Derechos reservados del autor
:format(jpeg)/www.elespectador.com/resizer/AhL1yI89aCroSzqZhPEx5pJ8bDw=/arc-anglerfish-arc2-prod-elespectador/public/IPVAOUZ53VGDDOO2QU7T74Y4K4.jpg)
:format(jpeg)/www.elespectador.com/resizer/fG9IjkMwTPlgUfi516GYqSe7ye8=/arc-anglerfish-arc2-prod-elespectador/public/2MXQFDZHX5GRFODZGSWFSEDHFU.jpg)
:format(jpeg)/www.elespectador.com/resizer/2qkTwhF5T_XvYPGvuiQbBlOXoCk=/arc-anglerfish-arc2-prod-elespectador/public/L5KC7OFTFNBG3J6FPWXJJHPVBI.jpg)
:format(jpeg)/www.elespectador.com/resizer/Q7i3O7rjQQbmzrEfq9Osr2bBrCM=/arc-anglerfish-arc2-prod-elespectador/public/5UKQIBVBWFDKXGMK35NIIVACF4.jpg)